О профилактике педикулеза и сопутствующих заболеваний
Педикулез (вшивость) представляет серьезную проблему здравоохранения многих стран мира. По данным Всемирной организации здравоохранения, педикулез относится к числу наиболее распространенных паразитарных болезней. Особенно высокий процент пораженное населения вшами наблюдается в странах Латинской Америки, Азии, Африки (25-40%). В европейских странах (Великобритания, Венгрия, Нидерланды, Германия, Италия, Франция и др.) этот процент колеблется от 3 до 10.
В России в последние годы заболеваемость педикулезом выросла более чем в пять раз. В Москве и Московской области показатель зараженности населения вшами (особенно головными) достигает 178 на 100 тысяч. Особенно велико количество больных в городах, меньше - в сельских населенных пунктах. Рост педикулеза обусловлен массовой миграцией населения, невысоким экономическим уровнем жизни, недостаточным количеством бань, санитарных пропускников, отсутствием санитарного контроля за мигрантами.
Вши являются постоянными эктопаразитами человека. Педикулез обусловлен паразитированием на теле и одежде человека трех видов вшей - платяных, головных и лобковых.
Строение платяной и головной вшей имеет много общего. Тело их уплощено, имеет ромбовидную форму, голова небольшая, глаза простые, усики короткие. По бокам груди расположены три пары ног, которые имеют одночленную лапку, оканчивающуюся коготком. При ползании вошь охватывает волос коготком, который вкладывается в выемку голени, образуя при этом как бы клешню.
Тело этих насекомых покрыто сплошной хитиновой кутикулой, благодаря которой вошь выдерживает значительное давление. Ее окраска зависит от наличия крови в кишечнике, а также от цвета кутикулы (платяная вошь светлее головной). На туловище вши имеются щетинки.
Платяная вошь крупнее головной. Самец имеет длину от 2,1 до 3,75 мм, а самка - 2,2-4,75 мм. Размеры самца головной вши -2-3 мм, самки - 2-4 мм. Следует отметить, что отличия между платяной и головной вшами не очень велики, если еще учесть существование помесей между ними.
Обычным местом обитания платяной вши у человека является белье или одежда, где поддерживается оптимальная для нее температура (под одеждой даже зимой 28-30°). На протяжении дня вши несколько раз переползают на поверхность тела для кровососания. Подвижность их зависит от температуры: при 25-37°они наиболее подвижны, при температуре ниже 5°С подвижность их пропадает.
Обычно вошь проползает примерно 10 см в минуту, а иногда и до 35 см. При высокой завшивленности насекомые нередко наблюдаются и на постели, и на одежде, и на полу. Они могут распространяться и пассивно, например, ветром или потоком воды в ручьях при массовом купании.
Продолжительность жизни у платяных вшей в среднем составляет 30-40 дней и может достигать 60 дней. Головная вошь менее долговечна: самка живет до 38 дней, в среднем - 27. Поскольку вши являются постоянными паразитами человека, они проводят на нем всю свою жизнь.
Р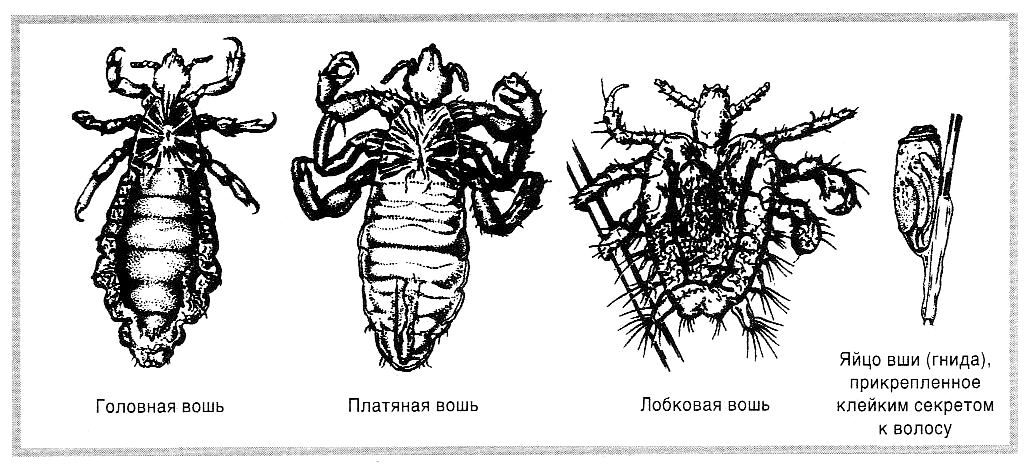 отовой
аппарат вши колюще-сосущего типа.
Передний конец головы переходит
в сосательный хоботок. В грудном отделе
расположены слюнные железы. Секрет
бобовидных желез при попадании под кожу
вызывает сильное жжение и патологические
изменения в коже. Чувствительность к
укусам паразита имеет аллергическую
природу и возникает в ответ на введение
в организм человека аллергенов слюны.
отовой
аппарат вши колюще-сосущего типа.
Передний конец головы переходит
в сосательный хоботок. В грудном отделе
расположены слюнные железы. Секрет
бобовидных желез при попадании под кожу
вызывает сильное жжение и патологические
изменения в коже. Чувствительность к
укусам паразита имеет аллергическую
природу и возникает в ответ на введение
в организм человека аллергенов слюны.
Головная вошь может пить кровь в любых условиях, днем и ночью, но при этом требуется малая подвижность участка тела хозяина. Платяная вошь в нормальных условиях питается 2-3 раза в сутки по 10-15 минут в течение каждого кровососания.
Будучи гематофагом, вошь, в отличие от блох и клещей, плохо переносит голодание, и поэтому ежедневное кровососание является обязательным для ее жизни.
Голодание вошь переносит тем хуже, чем выше окружающая температура. Так, при +28-30°С голодные вши погибают уже через два дня, при 10-20° выживают 7 дней, а при 0-10° - 10 дней. Вши весьма чувствительны к высоким температурам и в сухом воздухе при +54°С погибают через 35 минут. Они стойки к отсутствию кислорода и могут до двух суток находиться под водой. Голодные вши, как правило, не отпугиваются известными репеллентами.
Для кровососания вошь прикладывает ротовое отверстие к коже человека и действием особых мышц выдвигает колющий хоботок. Он служит для прокалывания кожи и подачи крови, которая перекачивается в желудок насекомого. В желудок самки вмещается примерно 1 мг крови, которая не свертывается, так как секрет слюнных желез обладает антикоагулирующими свойствами.
Лобковая вошь, или площица, имеет короткое, широкое тело. Голова широким основанием сидит на груди. Грудь - самая широкая часть тела. Ноги площицы увеличиваются в размерах от первой до третьей пары. Коготок задней ноги как бы винтообразно закручен, что обеспечивает паразиту прочное защемление и закручивание волоса, на котором он сидит.
Лобковая вошь значительно меньше головной и платяной. Длина самца - около 1 мм, самки - 1,5 мм.
Лобковая вошь живет на участках тела человека, слабо покрытых волосами, главным образом в волосах лобка, подмышек, бороды, бровей. Иногда она забирается в волосы на голове, но там ей трудно передвигаться из-за широкого размаха ног. Площица менее подвижна, чем вши рода Pediculus (головная и платяная). Молодые личинки по несколько дней остаются на месте, погрузив хоботок в кожу человека, и сосут кровь с частыми промежутками. Взрослая вошь также длительное время питается кровью. В связи с таким способом питания площица вне тела человека погибает через 10-12 часов.
Не являясь переносчиком какого-либо заболевания, лобковая вошь все же причиняет большое беспокойство человеку, вызывая сильнейший зуд. При сильных расчесах могут возникать различные заболевания кожи. Секрет бобовидных слюнных желез этого паразита способствует появлению на коже пятен, образующих сыпь - пятна овальной или округлой формы диаметром 0,5-1,5 см. Они не воспалены, но возвышаются над кожей. Окраска их голубоватая со стальным оттенком; через 3-4 дня они бледнеют и принимают аспидный цвет; исчезают на 8-12-е сутки. Субъективных ощущений пятна не вызывают, но имеют практическое значение для диагностики при массовых телесных осмотрах.
Переход лобковых вшей с одного человека на другого происходит при тесном контакте, главным образом половом, а также при пользовании общими ванными, мочалками, полотенцами и другими предметами без предварительной дезинсекции.
На протяжении жизни одна самка платяной вши откладывает до 200-300 яиц (от 5 до 14 яиц в день). Самка головной вши - до 140 яиц (не более 4 яиц в день). Оптимальная температура для откладки яиц +28-30°С; при 25° этот процесс немного подавлен, а ниже 15° вообще отсутствует. Вылупившиеся личинки сразу же начинают сосать кровь. Длительность развития вши на теле человека от яйца до новой кладки составляет 16 дней.
Оболочка гниды (яйца вши) защищает зародыш от неблагоприятных воздействий окружающей среды. При температуре +1-3°С гниды выживают 7 дней, при 49-54° в сухом воздухе сохраняются 30-35 минут, а при 98° погибают через 30 секунд. Гниды гибнут в керосине, бензине, 10% -ной карболовой кислоте через 10 минут, в 2% -ном лизоле - через 5 минут.
Вши причиняют немало неприятностей человеку: вызывают зуд кожи, ее огрубление, появление пигментации, что ведет к расчесам, появлению корок, ссадин, склонных инфицироваться. Особенно это наблюдается при высокой завшивленности. Но, помимо указанных вредных воздействий, платяная и головная вши являются специфическими переносчиками возбудителей сыпного и возвратного тифов, а также пятидневной волынской лихорадки (лобковая вошь никаких возбудителей болезней не переносит).
Эпидемический (вшивый) сыпной тиф
Этот вид тифа - острая инфекционная болезнь, вызываемая риккетсиями Провачека. Она характеризуется высокой температурой, сыпью, поражением центральной нервной системы и сосудистого аппарата. Различают и регистрируют две формы болезни - эпидемический сыпной тиф и рецидивный (или болезнь Брилля - Цинссера).
Эпидемический сыпной тиф является антропонозом, то есть источником возбудителя болезни является зараженный риккетсиями человек. Степень заразительности крови сыпнотифозных больных в течение лихорадочного периода неодинакова. Наибольшую эпидемическую опасность представляет больной в первые 4-6 дней болезни, в то время как к концу лихорадочного периода количество риккетсий в крови уменьшается.
Основную роль в передаче возбудителей сыпного тифа играет платяная вошь, которая заражается при сосании крови больного и становится способной передавать риккетсий здоровому человеку на 5-7-й день после кровососания на больном. Иногда этот срок доходит до 10 дней. В организме вши кровь переваривается, а риккетсий размножаются в эпителиальных клетках кишечника и выделяются с экскрементами насекомого.
Зараженная вошь сохраняет риккетсий в течение всей своей жизни. Продолжительность жизни паразита при этом укорачивается (до 14-23 дней).
Когда проголодавшаяся зараженная вошь прокалывает кожу и начинает сосать кровь, ее кишечник, заполненный размножившимися риккетсиями, постепенно наполняется кровью. Одновременно происходит акт дефекации, при котором на поверхность кожи человека выделяются фекалии вши с большим количеством риккетсий. Укус обычно сопровождается зудом. Человек, почесывая место укуса, втирает заразный материал в ссадины и расчесы.
Заражаемость головных вшей риккетсиями Провачека на 10-30% ниже по сравнению с платяными. Массовой гибели зараженных головных вшей не наблюдается, что приводит к длительному носительству риккетсий и определяет значение этого вида в распространении сыпного тифа.
Клиническое течение болезни характеризуется следующими особенностями. Инкубационный период длится 5-25 дней (в среднем 10-12 дней). Болезнь обычно начинается остро, с высокой температурой (до 39-40°С), продолжающейся около двух недель, сопровождается сыпью, значительной головной болью, слабостью, нарушениями со стороны сердечно-сосудистой системы.
С 4-5-го дня появляется обильная сыпь на розоватом фоне кожи боковых поверхностей туловища, спины, груди, живота, сгибательных поверхностей рук, бедер. Размеры ее элементов составляют не более 3 мм. Через 7-9 дней от начала высыпания сыпь исчезает, оставляя на короткое время нечеткую пигментацию.
На 12-14-й день температура постепенно падает, начинается выздоровление. Исчезают явления интоксикации и тифозный статус, нормализуется пульс и дыхание. На 12-й день нормальной температуры при отсутствии осложнения больные обычно выписываются из больницы, хотя полное выздоровление наступает примерно через месяц после нормализации температуры.
Сыпной тиф может протекать в легкой (у 10-12% больных), среднетяжелой (60-65%), тяжелой (10-15%) и очень тяжелой форме (молниеносный тиф). Наиболее тяжело сыпной тиф протекает у лиц пожилого возраста.
До введения в практику антибиотиков прогноз был серьезным: летальность колебалась от 6 до 20%. В настоящее время при лечении больных тетрациклином (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдаются менее чем в 1% случаев, а после введения в практику антикоагулянтов не отмечаются вовсе.
Заболевания сыпным тифом могут наблюдаться повсеместно, и его распространение во многом определяется социальными условиями. История эпидемий сыпного тифа - это история войн, неурожаев и голода, когда имеют место массовые передвижения людей, тяжелые нарушения экономики, быта и санитарного состояния в стране. Иногда появление сыпного тифа резко меняло обстановку в армиях, в результате вместо побед войска несли поражение из-за больших людских потерь.
Например, в Тридцатилетнюю войну шведская армия вынуждена была отказаться от продолжения кампании против австрийцев под Нюрнбергом в 1632 г. из-за тяжелых потерь от тифа. Крупные эпидемии болезни наблюдались с обеих сторон во время наполеоновских войн, в ходе которых сыпной тиф был разнесен по всей Европе (в Германии, например, в 1813-1814 гг. переболело 2-3 млн человек).
Подобные ситуации возникли в Русско-персидскую (1827-1828), Русско-турецкую (1828-1829), Польскую (1831), Крымскую (1853-1856) кампании. В Русско-турецкой войне (1877-1878) потери от ранений составили 36 455 человек, а от сыпного тифа - 16 587 человек (заболеваемость достигала 134,3 человека на 1000).
Первая мировая война привела к высокому подъему заболеваемости в ряде государств Европы. Во время Гражданской войны и иностранной интервенции, да и в последующие годы -вплоть до 1922 г. - на территории СССР переболело до 20 млн человек. Вторая мировая война также сопровождалась высокой заболеваемостью во многих странах. Так, в Юго-Восточной Европе возникло три крупных очага сыпного тифа: в Югославии, Румынии, на северо-востоке Венгрии. Эпидемии наблюдались Турции, Иране, Италии, Болгарии, Египте, Алжире.
В настоящее время сыпной тиф регистрируется в странах Африки (Марокко, Тунис, Ливия, Бурунди, Руанда, Эфиопия и др.) и Латинской Америки (Мексика, Эквадор, Перу и др.). В нашей стране заболеваемость сыпным тифом носит спорадический характер.
Болезнь Брилля–Цинссера
Это повторный (или поздний эндогенный рецидив) сыпной тиф вследствие активации риккетсий Провачека, сохранившихся в латентном состоянии в организме лиц, ранее перенесших его.
Инкубационный период со времени первичного инфицирования исчисляется нередко десятилетиями. От момента воздействия фактора, провоцирующего наступление рецидива, проходит 5-7 дней.
Клинически болезнь сохраняет характерный для эпидемического сыпного тифа симптомо-комплекс, но в миниатюре. Она характеризуется более мягкой выраженностью основных симптомов, в подавляющем большинстве случаев протекает легче классического сыпного тифа и, как правило, оканчивается благополучно. Более легкое течение болезни Брилля-Цинссера объясняется наличием остаточного иммунитета у ранее перенесших сыпной тиф. Летальность колеблется от 0 до 0,5-1,7%. Чаще умирают люди пожилого и старческого возраста.
В связи с тем, что болезнь Брилля - результат рецидива инфекции, находящейся длительное время в латентном состоянии в организме перенесших в прошлом сыпной тиф, источником инфекции является сам больной. При завшивленности больные болезнью Брилля могут служить источником эпидемического сыпного тифа.
Особенностями эпидемиологии современного сыпного тифа, который в 60-100% случаев представлен болезнью Брилля, являются спорадичность, отсутствие завшивленности, очаговости и характерной для эпидемического сыпного тифа сезонности. Болезнь регистрируется как в местах бывших эпидемий, так и на территориях, свободных от сыпного тифа, среди лиц, прибывших из неблагополучных по нему зон.
Болеют спорадическим сыпным тифом в основном лица пожилого и старческого возраста, пережившие эпидемии этой инфекции.
Волынская (пятидневная, окопная, траншейная) лихорадка
Это острая антропонозная болезнь. Характеризуется возвратной температурной кривой, сильными болями в ногах, обильной макулопапулезной сыпью.
Пятидневная лихорадка была известна еще Гиппократу, о ней есть упоминания в трудах Галена, Разеса и др. Существует мнение, что это заболевание появилось раньше эпидемического сыпного тифа и в связи с разнообразием клинического течения описывалось под различными названиями. Во время Русско-турецкой войны 1877-1878 гг. этот риккетсиоз был описан как мол-давско-валахская лихорадка.
Особенно большое распространение получила болезнь в период
Первой мировой войны, появившись в 1915 г. в британских войсках, а затем и в войсках Западного, Восточного (в области Волыни) и Балканского фронтов. Именно в эти годы она именовалась «волынской», «пятидневной», «окопной» и «траншейной» лихорадкой. Позднее болезнь встречалась в виде спорадических случаев в Японии (1927-1934), в Польше (1935-1938) и других странах.
В годы Второй мировой войны волынская лихорадка была широко распространена в немецкой армии. По данным ее архивов, только среди военнослужащих в 1939-1943 гг. было зарегистрировано около 80 тысяч больных, которые составляли иногда до 40-60% всех находившихся на стационарном лечении. В Советской армии благодаря эффективной борьбе с педикулезом и успешному проведению других противоэпидемических мероприятий крупных вспышек не было, но среди гражданского населения заболевания имелись.
Возбудитель болезни - Rickettsia (Rochalimaea) quintana -относится к бактериоподобным, полиморфным микроорганизмам, паразитирующим в организме человека и платяных вшей. Названные микроорганизмы очень устойчивы во внешней среде. Они могут до 2,5 лет сохраняться в убитых вшах и от 10 дней до 18 месяцев - в сухих фекалиях; отличаются резистентностью к воздействию различных дезинфицирующих средств. Нагревание до 60°С инактивирует риккетсии в течение 5 минут.
Заражение человека наступает в результате втирания риккетсии с содержимым раздавленных вшей или их фекалий в кожу и слизистые оболочки.
Возможность развития инфекции, ее клиническое течение и быстрота выздоровления во многом определяются резистентностью макроорганизма. Это подтверждается тем, что далеко не каждое заражение ведет к развитию заболевания.
Клиническое течение характеризуется пестротой симптоматики. Инкубационный период колеблется от 4-5 дней до 6 недель, но чаще он составляет 7-14 дней. Болезнь начинается внезапно, с ознобом повышается температура тела, возникают сильная головная боль, боли в ногах, пояснице, спине, в глазных яблоках. При осмотре выявляются гиперемия лица, инъекция сосудов склер; первичного аффекта и регионарного лимфаденита нет. Рано появляется макулопапулезная сыпь (от 5-35% случаев) - сначала на туловище, затем на конечностях. Отдельные пятна могут сливаться в эриматозные поля.
Известно пять клинических вариантов течения волынской лихорадки: пароксизмальный, тифоидный, смешанный, стертый и бессимптомный.
Пароксизмальная форма характеризуется 1-3-дневными подъемами температуры до 39,5-40°С, которые чередуются 4-5-дневными периодами апирексии (отсюда и название «пятидневная лихорадка»). Количество подъемов температуры может доходить до 5-10 раз и больше. Для тифоидной формы клинического течения характерны лихорадка с подъемом температуры до 38-39,5°, общей продолжительностью до 12-16 дней. При стертых случаях незначительно и кратковременно повышается температура, нарушается функция печени и селезенки (в 50-100% случаев). Летальные исходы редки.
Заболевание волынской лихорадкой - редкое, возникает при скучивании людей, переохлаждении, ослаблении восприимчивых коллективов. Источником инфекции является больной человек. Возбудитель болезни находится в крови, что доказано возможностью заразить здоровых людей при внутреннем и внутримышечном введении крови больного, взятой в острый период. Риккетсий выделяются из организма с мочой, иногда обнаруживаются в мокроте. В организме человека Rickettsia quintana находится от двух месяцев до полутора лет.
Переносчиками возбудителей волынской лихорадки являются платяные вши. Вместе с кровью больного при кровососании в организм вшей попадают риккетсий, которые размножаются на поверхности эпителиальных клеток средней кишки и выделяются вместе с испражнениями.
Вошь не передает возбудителей волынской лихорадки, как риккетсий Провачека, своему потомству, хотя и сохраняет их пожизненно.
Эпидемии волынской лихорадки являются постоянным спутником войн, социальных бедствий и неизбежно возникают на фоне массового педикулеза. В мирное время возбудитель сохраняется за счет спорадических заболеваний, которые из-за пестроты клиники, доброкачественности инфекции обычно не выявляются. Случаи отдельных заболеваний и эпидемических вспышек регистрируются в странах Азии, Северной Африки, Южной Америки.
Эпидемический возвратный тиф
Возбудитель возвратного тифа - спирохета Обермайера (Borrelia recurrentis) - малоустойчив во внешней среде и практически может сохраняться жизнеспособным лишь в организме человека и вши. Инкубационный период болезни составляет 5-7 дней.
Заболевание характеризуется высокой температурой, поражением печени и селезенки с развитием желтухи и кровоточивости. Через 5-7 дней температура падает, а через 7-8 дней снова повышается; обычно следует еще несколько приступов, менее продолжительных. Летальность - 0,5-3%.
Источником инфекции при возвратном тифе является больной человек. Носительство при возвратном тифе отсутствует. Передача спирохет от больного человека здоровому осуществляется платяными вшами. Когда вошь сосет кровь, спирохеты попадают в ее желудок. Практически вошь становится заразной с 5-го дня после кровососания.
В отличие от риккетсий, спирохеты Обермейера не выделяются с испражнениями вшей, поэтому заражение возвратным тифом возможно лишь при раздавливании вши или при нарушении целости ее покрова, ножек и т.д., когда спирохеты, проникают в организм через расчесы кожи.
Профилактика и меры борьбы с педикулезом
Основной мерой предупреждения педикулеза является соблюдение правил личной гигиены: мытье головы, тела, смена белья и т.п. Профилактические осмотры детей и взрослых в организованных коллективах (детские сады, школы, интернаты, «спец-контингенты») при диспансерном обслуживании населения позволяют вовремя установить зараженность вшами и принять соответствующие меры.
Для уничтожения платяных вшей белье кипятят в 2%-ном растворе кальцинированной соды (20 минут), проглаживают утюгом. Мягкие вещи могут быть замочены в рабочих 5-10%-ных эмульсиях (суспензиях) инсектицидов (5-30 минут), затем их прополаскивают и стирают обычным способом. Расход рабочей жидкости на комплект нательного белья - 2,5 л.
Одежду и постельные принадлежности (матрасы, одеяла), не подлежащие стирке, либо обезвреживают в дезинфекционных камерах, либо обрабатывают инсектицидными порошками (эмульсиями, суспензиями). После обработки предметы помещают в полиэтиленовые пакеты (или завертывают в плотную бумагу) на 2-3 часа, после чего порошок вытряхивают или удаляют пылесосом, вещи просушивают и проветривают на открытом воздухе до исчезновения запаха препарата. Обработке инсектицидами подлежат головные уборы, обувь, носки.
Длительную защиту может обеспечить одежда, обработанная 1-2% -ной эмульсией перметрина. Такая одежда сохраняет педикулицидные свойства при ношении в течение двух недель. Пропитку нижнего белья можно провести 0,2%-ной эмульсией перметрина. Одежда, обработанная цигалотрином (10 мг/м2), сохраняет педикулицидную активность и после 6-8 стирок. Уничтожить вшей на белье можно, поместив его в плотно завязанный полиэтиленовый мешок на 3-5 суток.
Уничтожение головных и лобковых вшей проводят путем нанесения на волосистые части тела инсектицидов в виде лосьонов, шампуней, мазей, кремов, гелей. В зависимости от длины волос используют 30-50 мл жидкости педикулицида или 10-25 г мази. Затем голову повязывают косынкой на 20-30 минут - при головном педикулезе, при лобковом экспозиция педикулицида - 10-20 минут. После этого препарат тщательно смывают теплой проточной водой и далее моют обычным шампунем (мылом). Волосы рекомендуется споласкивать 5%-ным раствором уксусной кислоты в воде и затем расчесывать частым гребнем для удаления погибших насекомых и гнид.
Одним из недорогих средств являются инсектицидные мыла. Волосы намыливают и оставляют на 10-20 минут, после чего мыло смывают обычным способом.
Инсектицидные препараты, предназначенные для уничтожения головных и лобковых вшей, содержат пиретроиды (перметрин, сумитрин, неопинамин 0,2-0,5%) либо препараты ФОС (малатион 0,5%). Некоторые педикулициды не имеют овицидных свойств (гниды остаются живыми после обработки), чаще всего не обладают овицидным действием шампуни и мыла. В этих случаях обработку волос повторяют через 5-7 суток, чтобы уничтожить личинок, вылупившихся из гнид. Рекомендовано использовать сетки, пропитанные инсектицидом, которыми закрывают голову на время сна. Описана эффективность как педикулицида производных актиномицетов - спиносинов.
Для уничтожения головных вшей можно использовать 5%-ную борную мазь и 20%-ную водно-мыльную суспензию бензилбензоата. Мазь наносят на волосы (5-25 г) и через 20-30 минут смывают теплой водой с применением обычных моющих средств. Использование мази разрешено для обработки взрослых людей. Суспензию бензилбензоата наносят тампоном на волосы (10-30 мл), голову повязывают косынкой. Через 10 минут препарат смывают и далее моют волосы с обычным мылом. Повторные обработки борной мазью и бензилбензоатом проводят не чаще, чем 2 раза в месяц.
Педикулицидами не рекомендуется обрабатывать беременных женщин, детей до 3 лет, людей, имеющих кожные заболевания и повреждения кожи, а также людей, страдающих аллергическими заболеваниями.
Вшей на предметах обстановки уничтожают путем их обработки инсектицидными препаратами (эмульсии, суспензии, порошки) в соответствии с инструкциями (этикетками) по применению этих средств. Помещения после обработки проветривают в течение 3 часов и затем проводят влажную уборку. При необходимости помещение повторно обрабатывают через 7-10 суток.
При отсутствии других средств допускается использование системного препарата бутадиона. Четырехразовый прием 0,15 г таблеток бутадиона в течение 2 дней обеспечивает токсичность крови человека для насекомых на 14 суток. Детям до 4 лет применение бутадиона противопоказано.
В случае появления платяных вшей в организованных коллективах центры Санэпиднадзора проводят в очагах противопедикулезные мероприятия, а при выявлении больных сыпным или возвратным тифом организуют немедленную госпитализацию больного, проводят дезинфекционные и дезинсекционные мероприятия.
- Современные технологии обучения детей с ОВЗ
- Психология профессионального образования: общая характеристика
- Международный вебинар «Нейроигры и нейроупражнения как средство формирования межполушарного взаимодействия, коррекции и развития интеллектуальных возможностей у дошкольников»
- Проектирование метапредметных результатов учащихся основной школы в соответствии с ФГОС ООО
- Методика работы с неговорящими детьми с ОВЗ по чтению и развитию речи ФГОС НОО
- Здоровьесбережение в образовательной организации в условиях внедрения ФГОС